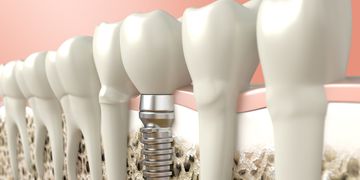
Implantes dentales: reemplazo de dientes
Si necesita reemplazar un diente perdido, es posible que haya escuchado que los implantes dentales proporcionan el mayor beneficio para su salud bucal y ofrecen el mejor tratamiento a largo plazo. Pero, ¿comprende qué es realmente este sistema de reemplazo de dientes y cómo funciona?
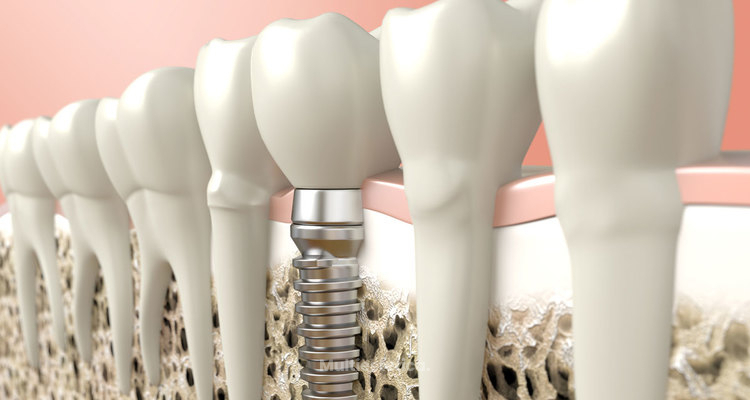
La clave para los implantes dentales es la parte que no ve: el implante en sí, un poste roscado de titanio que se inserta en el hueso de la mandíbula o maxila y finalmente se fusiona con él. La colocación del implante es un procedimiento quirúrgico mínimamente invasivo que se realiza bajo anestesia local. Después de que se ha integrado con el hueso, en unos pocos meses, se adhiere permanentemente una corona hecha a medida que coincide con sus dientes naturales.
Posteriormente, su nuevo diente se verá, se sentirá y funcionará como sus otros dientes y, si se cuida adecuadamente, puede durar toda la vida. El procedimiento de implante tiene una larga trayectoria y una tasa de éxito superior al 95%. Además, ayuda a preservar la estructura ósea subyacente que, si no se estimula, comienza a deteriorarse después de la pérdida dental. Los implantes dentales se pueden usar para reemplazos de dientes únicos o múltiples, o como un medio para soportar sobredentaduras.
El dentista desarrollará y dirigirá el plan después de recopilar datos, que incluyen un historial médico y dental completo, hallazgos clínicos, fotografías, modelos de diagnóstico montados y radiografías. Consulta con otros especialistas (periodoncista, cirujano oral, ortodoncista, endodoncista) sobre la salud periodontal y endodóntica, y se requerirá cualquier problema oclusal, esquelético y espacial.
Es obligatorio un diagnóstico correcto con información que pronostique a largo plazo para desarrollar un plan de tratamiento interdisciplinario. Todos los especialistas en tratamiento del equipo deben colaborar con sus hallazgos, que incluyen los siguientes exámenes.
Un examen periodontal completo incluye los tejidos de soporte blandos y duros de la dentición. El biotipo de tejido del paciente se clasifica según el grosor del hueso de soporte y los tejidos blandos gingivales.
Becker y Oschenbein4 clasificaron tres tipos distintos: pronunciado festoneado, festoneado y plano.
- Un periodonto delgado se pronunciará festoneado o festoneado.
- Un periodonto grueso presentará una arquitectura gingival plana, generalmente sostenida por gruesas placas vestibulares y linguales de hueso alveolar.
- Un patrón esquelético delgado con arquitectura festoneada tendrá dehiscencia de raíz y fenestraciones incluso en un periodonto sano.
Si la enfermedad periodontal está presente, es importante establecer el nivel de inserción (profundidades de sondeo y recesión gingival), así como cualquier factor contribuyente, como problemas mucogingivales (falta de tejido adherido queratinizado) y la participación de la furca, lo que alterará el pronóstico del dientes restantes
Es fundamental medir no solo las profundidades de sondeo, sino también identificar el nivel del hueso alveolar crestal. Kois5 clasificó una cresta alta cuando el nivel del hueso crestal está cerca del CEJ (erupción pasiva retrasada). La cresta normal se define a 2 mm del CEJ y la cresta baja está presente en pacientes con recesión.
El sondeo al hueso es el mejor parámetro clínico para ayudar a identificar el nivel de apego. Esto es extremadamente importante en la zona estética, cuando se considera reemplazar dientes parcialmente edéntulos. El nivel de fijación interproximal en los dientes adyacentes a un futuro sitio de implante determinará la futura arquitectura gingival.6
En la zona estética es extremadamente importante identificar la cantidad de dientes y tejidos blandos visibles no solo desde la vista frontal, sino también desde la vista frontal. Vista lateral, tanto con el labio en reposo como también al sonreír. La arquitectura gingival desigual, la posición de los dientes en relación con la forma del arco y la oclusión opuesta afectarán y dictarán el proceso de toma de decisiones.
La presencia de pérdida ósea debido a enfermedad periodontal o trauma afectará en gran medida el resultado del tratamiento. Si ya faltan dientes, entonces la cantidad de colapso de la cresta debe medirse de acuerdo con el colapso horizontal y vertical. (Clasificación de Siebert tipo I, II y III.) Lekholm y Zarb7 clasificaron el tejido duro de acuerdo con la forma de la cresta (morfología) y la calidad del hueso; forma a – e y tipo 1-4 respectivamente. Esto se discutirá con mayor detalle más adelante en el artículo en relación con la técnica quirúrgica.
Si el pronóstico de los dientes se considera desesperado debido a factores periodontales, endodónticos o de no restauración, entonces se debe estimar la cantidad de colapso futuro de la cresta. En este caso, es extremadamente importante identificar el biotipo de tejido y el hueso subyacente que falta, lo que ayudará a determinar el pronóstico y los pasos necesarios para preservar o reconstruir la arquitectura deseada de tejido blando y duro después de la pérdida de dientes. El tejido grueso es mucho más tolerante, más fácil de manipular y proporciona un resultado estético más predecible, en comparación con el tejido delgado que es más probable que se encoja. Decidir cuándo extraer un diente es fácil cuando no tiene remedio, pero a menudo los intentos más heroicos de salvar los dientes que se descomponen con un pronóstico cuestionable no son tan simples. Para preservar el hueso alveolar para los implantes, sacrificar los dientes (extracción temprana) requiere un cambio de pensamiento en comparación con las decisiones de tratamiento filosóficas anteriores.
Deben identificarse los pacientes con desgaste oclusal o defectos de tipo abfracción debidos a apretamiento o bruxismo. Los hábitos parafuncionales afectarán en gran medida el resultado y la longevidad del tipo de reconstrucción planificada. La oclusión opuesta junto con el tipo de materiales restauradores seleccionados para la prótesis final afectará la capacidad de la interfaz hueso-implante para resistir la carga oclusal.
En el paciente periodontalmente comprometido, la pérdida de dientes sin reemplazo conduce a la falta de soporte posterior. Esto a menudo causa un esquema oclusal inestable con desplazamiento mesial de los dientes posteriores y ensanchamiento de los dientes anteriores con una pérdida de dimensión vertical. Un examen completo incluye no solo la movilidad de los dientes restantes, sino también el esquema oclusal y la orientación en los movimientos laterales y protrusivos.
La erupción excesiva de cualquier diente causará interferencias oclusales y también disminuirá el espacio interoclusal necesario para los componentes restauradores del implante. La falta de espacio restaurador es un contribuyente importante a la falla mecánica de las restauraciones de implantes. Los moldes de diagnóstico montados se utilizan para evaluar la oclusión, la relación de la cresta del espacio edéntulo con los dientes adyacentes y la dentición opuesta. La cantidad de superposición vertical y horizontal, así como el espacio de restauración disponible es extremadamente importante. Reemplazar los dientes en espacios parcialmente edéntulos, sin un cuidado integral de la dentición restante, seguramente causará fallos a largo plazo.